Testy alergiczne, czyli kiedy i jakie badania warto wykonywać?

Wybierz usługę
Alergia (ang. allergy, łac. allergia) to nieprawidłowa, nadmierna reakcja układu immunologicznego na substancje, które dla większości osób są całkowicie nieszkodliwe. Według najnowszych danych z badania Epidemiologia Chorób Alergicznych w Polsce (ECAP), na różne formy alergii cierpi już ponad 40% Polaków, a liczba ta stale rośnie. Diagnostyka alergii stanowi pierwszy i najważniejszy krok w skutecznym leczeniu tej dolegliwości, która może znacząco obniżać jakość życia.
Objawy alergii – kiedy podejrzewać uczulenie?
Objawy alergii mogą być różnorodne i zależą od rodzaju alergenu oraz sposobu, w jaki organizm się z nim kontaktuje. Niektóre reakcje alergiczne pojawiają się natychmiast po kontakcie z alergenem, inne mogą wystąpić dopiero po kilku godzinach lub nawet dniach.
| Rodzaj alergii | Najczęstsze objawy |
|---|---|
| Alergia wziewna |
|
| Alergia pokarmowa |
|
Prof. Bolesław Samoliński, kierownik Zakładu Profilaktyki Zagrożeń Środowiskowych i Alergologii Warszawskiego Uniwersytetu Medycznego, podkreśla: „Alergia to choroba cywilizacyjna XXI wieku. Jej objawy często są bagatelizowane przez pacjentów, co prowadzi do opóźnienia w diagnozie i leczeniu. Tymczasem nieleczona alergia może prowadzić do rozwoju astmy i innych poważnych powikłań.”
Przyczyny alergii i mechanizm reakcji alergicznej
Alergia rozwija się, gdy układ odpornościowy błędnie identyfikuje nieszkodliwą substancję jako zagrożenie. Można to porównać do nadgorliwego strażnika, który wszczyna alarm na widok zwykłego przechodnia.
W odpowiedzi na kontakt z alergenem organizm produkuje przeciwciała klasy IgE, które przyłączają się do komórek tucznych. Przy ponownym kontakcie z alergenem, komórki te uwalniają histaminę i inne substancje chemiczne, wywołując objawy alergii.
Najczęstsze alergeny – jakie powinieneś znać?
| Rodzaj alergenu | Przykłady |
|---|---|
| Alergeny wziewne |
|
| Alergeny pokarmowe |
|
| Inne alergeny |
|
Czy wiesz, że? Według Światowej Organizacji Zdrowia (WHO), alergie znajdują się na czwartym miejscu wśród najczęstszych chorób przewlekłych na świecie. W Polsce problem ten dotyka już niemal co drugiego mieszkańca, a w przypadku dzieci odsetek ten jest jeszcze wyższy.
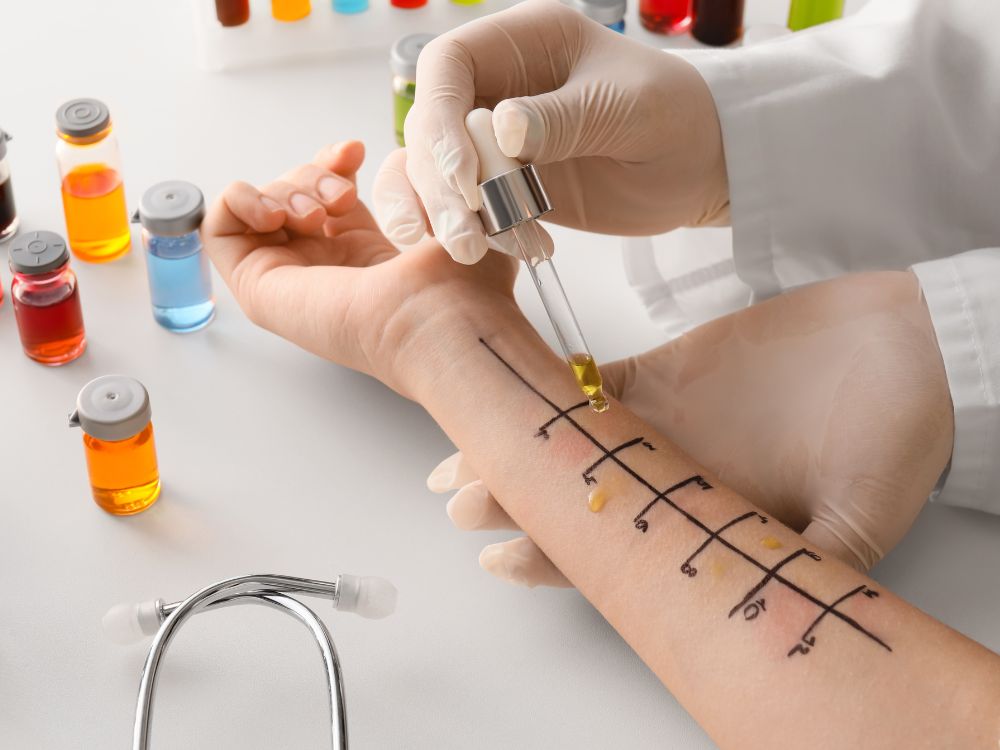
Rodzaje testów alergicznych – przegląd dostępnych metod
Diagnostyka alergii obejmuje różne metody badań, które dobiera się indywidualnie w zależności od objawów, wieku pacjenta oraz podejrzewanych alergenów. Każda z metod ma swoje zalety i ograniczenia, dlatego często stosuje się je komplementarnie.
| Rodzaj testu | Sposób wykonania | Zalety | Ograniczenia | Średni koszt (PLN) |
|---|---|---|---|---|
| Testy skórne punktowe (prick tests) | Nakłucie skóry przez kroplę alergenu | Szybki wynik (15-20 min), wysoka czułość, niski koszt | Konieczność odstawienia leków przeciwalergicznych, ryzyko reakcji systemowej | 150-300 |
| Testy z krwi (oznaczenie sIgE) | Pobranie próbki krwi żylnej | Nie wymaga odstawienia leków, bezpieczny dla osób z ciężkimi alergiami | Dłuższy czas oczekiwania na wynik, wyższy koszt | 80-250 (za jeden alergen) |
| Testy płatkowe (patch tests) | Aplikacja alergenu na skórę na 48-72h | Skuteczne w diagnostyce alergii kontaktowej | Długi czas oczekiwania na wynik, subiektywna ocena | 200-400 |
| Testy prowokacyjne | Kontrolowane podanie alergenu (doustnie, wziewnie) | Najbardziej wiarygodne potwierdzenie alergii | Ryzyko poważnych reakcji, wykonywane tylko w warunkach szpitalnych | 300-800 |
| Diagnostyka molekularna (CRD) | Badanie krwi na obecność przeciwciał przeciwko konkretnym molekułom alergenowym | Bardzo precyzyjna diagnostyka, identyfikacja reakcji krzyżowych | Wysoki koszt, ograniczona dostępność | 400-1200 |
Testy skórne – jak się przygotować?
Testy skórne są najczęściej stosowaną metodą diagnostyczną w alergologii. Przed ich wykonaniem należy:
- Odstawić leki przeciwhistaminowe na 3-7 dni przed badaniem (dokładny czas określi lekarz);
- Nie stosować maści i kremów na obszarze skóry, gdzie będzie wykonywany test;
- Poinformować lekarza o wszystkich przyjmowanych lekach;
- Zgłosić się na badanie w stabilnym stanie zdrowia (bez infekcji).
„Testy skórne pozostają złotym standardem w diagnostyce alergii IgE-zależnej. Są szybkie, tanie i mają wysoką czułość. Jednak ich interpretacja wymaga doświadczenia klinicznego i zawsze powinna być skorelowana z wywiadem lekarskim.” – Dr hab. n. med. Ewa Cichocka-Jarosz, Klinika Chorób Dzieci Uniwersytetu Jagiellońskiego
Testy alergiczne z krwi – kiedy warto je wykonać?
Badania z krwi stanowią alternatywę dla testów skórnych, szczególnie w sytuacjach, gdy te drugie są przeciwwskazane. Polegają na oznaczeniu poziomu przeciwciał IgE specyficznych dla konkretnych alergenów.
Wskazania do wykonania testów z krwi:
- Rozległe zmiany skórne uniemożliwiające wykonanie testów skórnych;
- Przyjmowanie leków, których nie można odstawić (np. niektóre leki przeciwdepresyjne);
- Ryzyko wystąpienia ciężkiej reakcji anafilaktycznej;
- Badania u małych dzieci, gdy testy skórne są trudne do przeprowadzenia;
- Potrzeba ilościowego określenia poziomu uczulenia.
Testy alergiczne u dzieci – co warto wiedzieć?
Diagnostyka alergii u dzieci wymaga szczególnego podejścia. Wczesne wykrycie alergii może zapobiec rozwojowi poważniejszych schorzeń, takich jak astma oskrzelowa.
Generalnie przyjmuje się, że:
- testy z krwi można wykonywać już od pierwszych miesięcy życia;
- testy skórne zazwyczaj wykonuje się po ukończeniu 3. roku życia;
- badania powinny być wykonane, gdy występują niepokojące objawy sugerujące alergię.
„U dzieci z grupy ryzyka rozwoju alergii, czyli tych, których rodzice cierpią na choroby alergiczne, warto rozważyć wczesną diagnostykę. Pozwala to na wprowadzenie odpowiednich modyfikacji w diecie i środowisku, co może zmniejszyć ryzyko rozwoju alergii lub złagodzić jej przebieg.” – Prof. dr hab. n. med. Maciej Kaczmarski, Klinika Pediatrii, Gastroenterologii i Alergologii Dziecięcej Uniwersytetu Medycznego w Białymstoku
Nowoczesne metody diagnostyki alergii
Rozwój medycyny przyniósł nowe, coraz bardziej precyzyjne metody diagnostyki alergologicznej. Jedną z najnowocześniejszych jest diagnostyka molekularna, zwana również diagnostyką komponentową (CRD – Component Resolved Diagnosis).
Diagnostyka molekularna – na czym polega?
Tradycyjne testy alergiczne wykrywają uczulenie na całe ekstrakty alergenowe (np. pyłek brzozy), które zawierają wiele różnych białek. Diagnostyka molekularna idzie o krok dalej – pozwala zidentyfikować konkretne molekuły alergenowe, na które pacjent jest uczulony.
Zalety diagnostyki molekularnej:
- precyzyjne określenie profilu uczulenia pacjenta;
- rozróżnienie między prawdziwą alergią a reakcją krzyżową;
- ocena ryzyka wystąpienia ciężkich reakcji alergicznych;
- możliwość dokładniejszego dobrania immunoterapii swoistej.
Przykład: Pacjent uczulony na pyłek brzozy może reagować również na jabłka, orzechy czy marchew. Diagnostyka molekularna pozwala określić, czy jest to prawdziwa alergia na te pokarmy, czy tylko reakcja krzyżowa spowodowana podobieństwem białek.
Co dalej po zdiagnozowaniu alergii?
Diagnostyka alergii to dopiero pierwszy krok. Po zidentyfikowaniu alergenów lekarz może zaproponować odpowiednie leczenie, które prawdopodobnie przyczyni się do neutralizacji problemów.
| Metoda | Opis działania |
|---|---|
| Unikanie alergenów |
|
| Farmakoterapia |
|
| Immunoterapia swoista |
|
„Immunoterapia alergenowa to jedyna metoda leczenia, która może zmienić naturalny przebieg choroby alergicznej. Badania pokazują, że u pacjentów poddanych immunoterapii ryzyko rozwoju astmy zmniejsza się o 30-40%, a efekt leczniczy utrzymuje się przez wiele lat po zakończeniu terapii.” – Prof. dr hab. n. med. Marek Jutel, Katedra i Klinika Chorób Wewnętrznych i Alergologii Uniwersytetu Medycznego we Wrocławiu
Klasyfikacja alergii według ICD-11
Światowa Organizacja Zdrowia (WHO) w najnowszej klasyfikacji chorób ICD-11 wyodrębnia różne typy alergii, co ułatwia ich diagnostykę i leczenie.
| Rodzaj alergii | Kod ICD-11 |
|---|---|
| Alergia pokarmowa | 4A80 |
| Alergia wziewna | 4A81 |
| Alergia kontaktowa | 4A82 |
| Alergia na leki | 4A83 |
| Alergia na jad owadów | 4A84 |
Większość testów alergicznych jest bezpieczna i można je wykonać u dzieci oraz dorosłych. Przeciwwskazania obejmują ciężkie infekcje, niektóre choroby przewlekłe, ciążę (testy skórne) oraz niewyrównaną astmę.
Przy współudziale lekarza: Aleksandra StępniewskaTreści, które przedstawione są na stronie halomed.pl nie zastąpią kontaktu z lekarzem – są jedynie wskazówką i mają formę informacyjną. Administrator serwisu nie ponosi żadnej odpowiedzialności wynikającej z wykorzystania informacji, które są zawarte w serwisie. Przejdź do formularza zamówienia.
FAQ
Podobne artykuły